认识一种罕见但凶险的风湿病并发症――巨噬细胞活化综合征
他才21岁,正是青春年华的日子,但现在正躺在重症监护室,身上连着各种管道和仪器,精神萎靡,呼吸急促,全身到处皮下出血点。悲痛欲绝的母亲无论如何想不明白,虽然儿子两年前得过一种叫多发性肌炎的风湿病,但是治疗后已经控制稳定了,去医院检查指标也是正常的;就是因为一个多月前和平常人一样的感冒发烧,然后一直高热不退,打了好多针都没用,慢慢就变成了这般模样,当地医院也毫无办法,不得已转到省城大医院。这一查不得了,多个内脏严重受损:肝功能衰竭、肺炎、胸腔积液、血小板极低、皮肤黏膜出血,感染科、血液科、风湿科、重症监护室各科医生齐集讨论。讨论中有医生提醒当地医院在病人转院前做了一个骨髓穿刺,打电话过去一问,回报骨髓中发现了“噬血细胞”。听到这个结果,所有人心里一阵凉意,原来这位年轻人得的,是一种罕见但非常凶险的风湿免疫病并发症――巨噬细胞活化综合征,简称MAS!所有人心中不禁为这位年轻人捏了把汗!中山大学附属第三医院风湿免疫科林东方
这个MAS究竟是何方妖魔,竟让当地医院束手无策,省城医院医生闻之色变?
巨噬细胞活化综合征(MAS)是一种少见但严重的风湿病并发症,以巨噬细胞过度活化为特征,淋巴细胞和组织细胞非恶性增生导致“细胞因子风暴”是它的发病基础,病情呈进行性加重并有潜在生命危险。最常见于全身型幼年特发性关节炎,其次是系统性红斑狼疮(SLE)和成人斯蒂尔病(AOSD),然后是类风湿关节炎、多发性肌炎等。
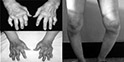
怎么理解“巨噬细胞过度活化”和“淋巴细胞和组织细胞非恶性增生”这个概念呢?人体的免疫系统和细胞在受到内源性或外源性刺激后会被激活,产生大量的细胞因子启动免疫过程,从而清除对机体的威胁。这个免疫过程是受到调节的,当完成免疫反应后这个过程要被负向调节,也就是抑制回去,这时候需要一种自然杀伤细胞来清除已经活化的淋巴细胞、组织细胞等免疫细胞。但是在MAS的病人中,这种机体自身的抑制功能出现了问题,例如由于遗传方面的缺陷,使得激活的免疫功能失去控制了,活化的免疫细胞分泌了大量的细胞因子,细胞因子进一步激活了免疫细胞,不断的循环,就像核反应中的“级联反应”一发不可收拾。这其中巨噬细胞又是极为重要的一环,不仅自己分泌细胞因子,它自身的活化加上组织细胞还会迁移到各种组织和器官中,直接造成各种器官的损害。例如当巨噬细胞迁移到骨髓中吞噬造血细胞,就会造成白细胞、红细胞、血小板的减少,骨髓穿刺图片就可以看到巨噬细胞在吞噬血细胞,就是所谓的“噬血现象”了。下面的两个图中,那个很大的细胞就是失控的巨噬细胞了,可以看到它正在贪婪的吞噬着其他的血细胞。
MAS的患者起病通常是比较急骤的,甚至爆发性,临床上表现出多个器官、多个系统的损害,甚至短期内出现多脏器衰竭,病死率达20%-60%。发热是MAS最主要表现,出现肝、脾、淋巴结肿大;中枢神经系统功能障碍可以有嗜睡、烦躁、定向力障碍、头痛、抽搐、昏迷;凝血障碍及出血倾向可以表现为紫癜、黏膜出血, 消化道出血,心、肺、肾损害见于重型病例。血液检查可发现血细胞三系减少;肝功能异常,例如转氨酶升高、胆红素升高等;凝血功能出现异常;甘油三酯、乳酸脱氢酶、血清铁蛋白升高等等。
目前临床上诊断MAS仍然没有一个很好的标准,现在沿用最多的还是国际噬血细胞性组织细胞增多症(HLH)协会在2004年提出的标准:发热;脾脏肿大;血细胞减少(影响2系或3系以上) ,Hb≤90g/L、PLT<100< span="">×109/L、 中性粒细胞<1.0< span="">×109/L;高甘油三酯血症(禁食后TG>2.0mmol/L)和低纤维蛋白原血症(≤1.5 g/L);骨髓、脾脏或淋巴结有噬血现象,而排除肿瘤浸润;NK细胞的细胞毒活性下降或缺如;高血清铁蛋白血症(≥500μg/L);可溶性 CD25增高(IL-2Rα链≥2400U/L)。以上8条符合5条即可诊断为MAS。
对于MAS的治疗,糖皮质激素目前仍是首选,环孢素和VP-16是应用最多的免疫抑制剂,丙种球蛋白冲击治疗有帮助。近年来随着生物制剂在风湿免疫病的应用,许多生物制剂也在MAS试用中,例如拮抗TNF、IL-1、IL-6等细胞因子,也取得了一些疗效,但同时也有使用后诱发MAS或加重病情的,所以细胞因子拮抗剂在MAS中的真正作用机制其实还不是很清楚。
回到我们开头的那位年轻患者,很不幸的是,虽然医生们在患者入院后数小时就很快确诊,并且将其转入重症监护室进行了大剂量激素和丙种球蛋白冲击等非常积极的治疗,还是未能挽救他年轻的生命,仅仅一周的时间他便被病魔夺去了生命!所以提高警惕性,早期发现MAS倾向并给予相应治疗是改善预后的关键;但显然还有很多的路要走。
(廖泽涛 林东方)
本文系林东方医生授权()发布,未经授权请勿转载。
- 上一篇:应关注老年风湿病的诊治
- 下一篇:记者采访曾华松主任
- 本文延伸阅读
- 2016-03-16
- 2016-03-31
- 2016-03-30
- 2016-03-31
- 2016-04-05
相关文章
- 治疗风湿病时的三种方法
- 应该怎样才能更好的防治风湿
- 物理方法治疗风湿选择得谨慎
- 专家分析风湿病的治疗方法
- 老年人如何才能治疗好风湿呢?
- 患有风湿性关节炎如何治疗
- 风湿病治疗需“劳逸结合”
- 为您介绍风湿病的治疗妙招
- 您治疗风湿是否也存在一些误区
- 治疗风湿手术来出哪些大招
- 详解风湿病怎样治疗效果比较好
- 了解治疗风湿有哪些特殊的方法
- 热门阅读
- 热点排行
- 患了风湿产妇应该如何调理
- 风湿性关节炎病者常见的饮食方法
- 治疗风湿病时的三种方法
- 中药治疗内风湿病患的良方
- 风湿病人要重视哪些检查
- 临床上常用的风湿病的诊断方法
- 风湿对人体的危害是很大的
- 引风湿病发病的因素有哪些
免费提问