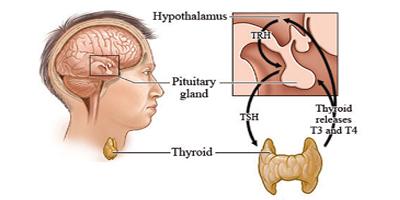
甲状腺功能亢进症(8)甲亢的其他治疗
甲状腺危象(甲亢危象)的治疗:
1、多发生在严重甲亢未经治疗或治疗不当,也可发生在甲状腺手术治疗后或131碘治疗后。常见的诱因有感染、手术、创伤、精神刺激等。
主要表现为甲亢症状的极度加重,可有高热、大汗,心率140/分以上,烦躁、谵妄、昏迷,恶心、呕吐、腹泻。神志异常如嗜睡、谵妄等是危象的重要征兆。有文献将甲亢危象分为两节段,体温低于390C,心率低于160次/分,为“甲亢危象前期”。超过390C,160次/分,且神经症状严重,为“甲亢危象”。天津医科大学总医院核医学科周荫保
诊断主要靠临床,有上述某些症状即应按危象处理(可称为“先兆危象“),不必追求确诊,因延误治疗死亡率较高。
2、尽快解除甲状腺毒症:
1)、复方碘溶液(Lugol,液)能抑制甲状腺激素的合成和释放,能快速降低血甲状腺激素水平,是处理甲状腺危象的首选药物。
成分:碘5g,碘化钾10g,溶于100ml蒸馏水中。每100ml含碘12.65g,每ml含碘126.5mg,20滴为1ml,每滴含碘6mg。
文献称,控制甲状腺毒症的碘剂量约为6mg/天,相当于复方碘溶液的1滴,饱和碘化钾1/8滴。
临床应用:复方碘溶液5~10滴,一日3次,口服或鼻饲。临床应用远超过控制甲状腺毒症的理论剂量。有效期限约2周,以后可反弹。
或碘化钠1.0g溶于500ml液体中静脉滴注,第一个24小时可用1~3g。
2)、抗甲状腺药首选丙硫氧嘧啶,因其可阻止外周T4向T3的转换。200mg,8小时一次,也可用甲巯咪唑20mg,8小时一次,口服或鼻饲。
3)、糖皮质激素:如地塞米松2mg,q6~8h静滴,或氢化考地松50~100mg,q6~8h静滴。
4) 、β-受体抑制剂:普萘洛尔20~40mg,q6h,有心脏泵衰竭者禁忌。
5)、去除诱因,支持疗法,补液3000~6000ml/d,物理降温、人工冬眠,洋地黄、利尿剂纠正心衰。
6)、采取上述措施可在1周内恢复,碘剂和皮质激素逐渐减量至停药。如效果不满意,可选用腹膜透析、血液透析、或血浆置换等,迅速降低血浆中甲状腺激素浓度。
7)、甲状腺危象以早治为原则,在甲亢病人出现高热、大汗、腹泻、心率过快、神智障碍等表现时,要及时按甲状腺危象处理(可诊断为“甲状腺先兆危象”),不要单纯强调确诊,以免延误治疗。
在急诊遇到上述表现病例,要认真追问病史,有甲亢病史及危象诱因,对诊断很有帮助。甲状腺肿大、突眼、胫前粘液性水肿及i动脉搏动增强等体征对甲状腺危象的诊断也很有帮助。甲状腺激素的化验检查是重要的诊断根据,但化验需要一定时间,处理不要等化验结果,因此,熟悉甲状腺危象的临床特征很重要。
Graves眼病的治疗:病情严重者需采取以下措施:
1、糖皮质激素:泼尼松40~80mg/d,分次口服。2~4周后减药,
疗程3~12个月。甲泼尼松龙500~1000mg加入生理盐水,静滴隔日1次,共3次。甲强龙冲击疗法可有胃肠不适、糖耐量减低、高血压及皮肤感染等。
2、眼眶放射治疗:对近期软组织炎症及近期眼肌功能障碍者效果较好,视
网膜病变禁忌。
3、眼眶减压术:切除眶壁和球后软组织,增加眶容积。适用于视神经病
变可能引起视力丧失、严重突眼引起角膜损伤及美容因素等。手术切除范围扩大可能加重复视。
国外报道(巴西)14例22次眼窝窦-筛二壁的部分切除术,术前接受激素
治疗。在眼病急性期手术者,突出度平均减少5.33±0.27mm,可做暂时性眼睑缝合术。非活动期手术者,眼突出度平均减少3.6±0.25mm。无1例因手术发生复视,可有一过性面颊麻痹。
4、根治甲亢(131碘或手术)可改善眼病的治疗效果,但要注意发生甲减后应及时治疗。
甲亢性心脏病的治疗:
1、甲亢的甲状腺毒症影响心脏机制:直接增强心肌收缩力、增加心肌β受体的敏感性、外周血管扩张,心输出量增加。可出现心律紊乱或心衰,甲亢控制后,心脏应恢复,称为“甲亢性心脏病”。
2、由甲亢诱发原有心脏病的加重,也可发生心律紊乱或心衰,应属“甲亢合并心脏病”。控制甲亢对心脏有益,但效果与原发心脏病有关。
3、积极控制甲亢是主要治疗措施,根据病情可用抗甲状腺药、131碘治疗、β受体抑制剂及洋地黄等治疗。
妊娠、哺乳期甲亢的治疗:
甲亢对妊娠、哺乳有不良影响,应积极治疗,详细内容请参阅“甲状腺疾病与优生优育”章节。
新生儿甲亢的治疗:
患Graves甲亢的母亲的TSAb可通过胎盘到达胎儿,引起新生儿一过性甲亢,约3~12周,可自行缓解。
如症状明显可用甲巯咪唑0.5~1.0mg/kg/d,或丙硫氧嘧啶5~10mg/kg/d,或复方碘溶液1滴(8mg碘)q8h,心得安1~2mg/d。应及时到儿可就诊。
本文系周荫保医生授权发布,未经授权请勿转载
相关文章
- 治疗甲亢的方法都是哪些呢
- 甲亢最好的治疗方法
- 甲亢的几种治疗方法
- 甲亢能治愈吗?
- 甲亢患者的手术治疗
- 关于甲亢好的治疗办法是什么
- 甲亢后引起的眼睑退缩如何治疗
- 甲状腺功能亢进能行手术治疗吗?
- 甲亢碘-131治疗前注意事项
- 甲亢通常可以用什么方法治疗
- 甲亢的治疗方法
- 甲亢的治疗方法有哪些?
- 热点排行
免费提问